অধ্যাপক ডা. আবুল হাসান মুহম্মদ বাশার
শীতকালে শরীরের পুরনো ব্যথাগুলো মাঝেমধ্যেই মাথাচাড়া দিয়ে ওঠে। ভারি জিনিস ওপরে তুললে কিংবা নড়াচড়ার সময়ও কোমর, হাত-পা ও মাংসপেশিতে ব্যথা হয়। হঠাৎ এ ধরনের ব্যথা দেখা দিলে সঠিক চিকিৎসা নিতে হবে। নতুবা ব্যথা দীর্ঘস্থায়ী হয়ে উঠতে পারে।
চিকিৎসা বিজ্ঞানের পরিভাষায় ‘অ্যাকিউট’ ও ‘ক্রনিক’- দুটো বহুল প্রচলিত শব্দ। অ্যাকিউট মানে স্বল্পমেয়াদ আর ক্রনিক মানে দীর্ঘমেয়াদের ব্যাপার।
অ্যাকিউট লিম্ব ইশকেমিয়া এমন একটা পরিস্থিতি যেখানে ধমনিতে ব্লকের ঘটনা ঘটে সহসা এবং এর বহিঃপ্রকাশ একেবারে নাটকীয়।
ক্রনিক লিম্ব ইশকেমিয়াতে এ ঘটনা দীর্ঘমেয়াদি ঘটে ও এর লক্ষণগুলো একটু একটু করে ধাপে ধাপে প্রকাশিত হয়।
অ্যাকিউট লিম্ব ইশকেমিয়ার কারণ
আঘাতের কারণে রক্তনালি ছিঁড়ে কেটে বা থেঁতলে বন্ধ হয়ে যাওয়ার ঘটনাগুলো বাদ দিলে অ্যাকিউট লিম্ব ইশকেমিয়ার কারণগুলো মোটামুটি নিম্নরূপ—
হার্ট বা হৃৎপিণ্ড
রক্ত তরল অবস্থায় রক্তনালির ভেতর দিয়ে শরীরের বিভিন্ন অংশে সঞ্চালিত হয়। রক্তনালি বা হৃৎপিণ্ডের ভেতরে রক্ত জমাট বেঁধে যাওয়াটা অস্বাভাবিক এবং বিপজ্জনক। বিভিন্ন কারণে হৃৎপিণ্ডের প্রকোষ্ঠের মধ্যে রক্ত জমাট বেঁধে যেতে পারে।
জমাট বাঁধা রক্তের এ টুকরো রক্তস্রোতের সঙ্গে প্রবাহিত হয়ে মুহূর্তের মধ্যে শরীরের যে কোনো জায়গায় গিয়ে পৌঁছতে পারে এবং সেখানকার রক্ত সরবরাহে বিঘ্ন ঘটাতে পারে। মস্তিষ্কে এ ধরনের ঘটনা ঘটলে তাকে স্ট্রোক (Stroke) বলা হয়।
হাত বা পায়ের ধমনি বন্ধ হলে ঘটনাটি পরিচিত হয় অ্যাকিউট লিম্ব ইশকেমিয়া নামে। হৃৎপিণ্ডের ভেতরে রক্ত জমাট বেঁধে যাওয়ার অনেক কারণ আছে। আমাদের দেশের পরিপ্রেক্ষিতে নিচের কারণগুলো গুরুত্বপূর্ণ।
সুস্থ হৃৎপিণ্ড স্বাভাবিক অবস্থায় একটা নিয়মিত ছন্দে সংকুচিত ও প্রসারিত হয়। অনেক সময় এ ছন্দের ব্যত্যয় ঘটতে দেখা যায়। হৃৎপিণ্ডের ছন্দসংক্রান্ত সমস্যাগুলোর অন্যতম হলো অ্যাট্রিয়াল ফিব্রিলেশন।
এতে বাম অলিন্দ নামে হৃৎপিণ্ডের একটা বিশেষ প্রকোষ্ঠ অত্যন্ত দ্রুতগতিতে ও অনিয়মিতভাবে সংকুচিত এবং প্রসারিত হতে থাকে। ফলে এ প্রকোষ্ঠের অভ্যন্তরে রক্ত জমাট বেঁধে যাওয়ার প্রবণতা তৈরি হয়।
ছন্দের এ ব্যত্যয় বিভিন্ন কারণে ঘটতে পারে। এর মধ্যে অন্যতম হলো— মাইট্রাল ভাল্ব (Mitral Valve) নামে হৃৎপিণ্ডের একটি বিশেষ কপাটিকা নষ্ট হয়ে যাওয়া। আমাদের দেশে রিউম্যাটিক ফিভার বা বাতজ্বর থেকে হৃৎপিণ্ডের মাইট্রাল ভাল্ব নষ্ট হয়ে এ রকম ঘটনা ঘটতে দেখা যায়।
ভাল্বের সমস্যা ছাড়া উচ্চরক্তচাপ এবং ইশকেমিক হার্ট ডিজিজ বা হার্টের ব্লকজনিত সমস্যাতেও হার্টের এ রকম ছন্দসংক্রান্ত সমস্যা হতে পারে। হৃৎপিণ্ডের বাইরে অ্যাট্রিয়াল ফিব্রিলেশনের সবচেয়ে বড় কারণ শরীরে থাইরয়েড হরমোনের আধিক্য বা হাইপারথাইরয়ডিজম।
হৃৎপিণ্ডের কাজে কমতি
হৃৎপিণ্ডের মূল কাজ হল রক্ত পাম্প করে রক্তনালির মাধ্যমে শরীরের বিভন্ন অংশে ছড়িয়ে দেওয়া। বিভিন্ন কারণে হৃৎপিণ্ডের এ কাজে কমতি আসতে পারে। যেমন মায়োকার্ডিয়াল ইনফার্কশান (Myocardial Infarction) বা হার্টঅ্যাটাক, কার্ডিওমায়োপ্যাথি ইত্যাদি।
এসব ক্ষেত্রে হৃৎপিণ্ড দক্ষতার সঙ্গে রক্ত পাম্প করতে পারে না। ফলে হৃৎপিণ্ডের প্রকোষ্ঠের ভেতরে রক্ত জমাট বাঁধতে পারে, যা একসময় স্ট্রোক বা অ্যাকিউট লিম্ব ইশকেমিয়ার কারণ হয়ে ওঠে।
রক্তনালি
মাঝে মাঝে রক্তনালি বা ধমনি নিজেই অ্যাকিউট লিম্ব ইশকেমিয়ার কারণ হয়ে দাঁড়ায়। হয়তো ধমনির ভেতরের দেয়ালে আগে থেকেই কোলেস্টেরলের আস্তরণ ছিল। এ আস্তরণ কোনো কারণে ভেঙে গেলে তার ওপর রক্ত জমাট বাঁধতে শুরু করে।
একপর্যায়ে এ জমাট রক্ত ধমনির রক্ত চলাচলের পুরো পথটাকেই বন্ধ করে দেয়। পুরো ঘটনাটা ঘটে অতি অল্পসময়ের মধ্যে। অধিকাংশ ক্ষেত্রেই এ রোগীরা আগে থেকে ক্রনিক লিম্ব ইশকেমিয়ার লক্ষণাদি (যেমন হাঁটতে গেলে পায়ে ব্যথা) প্রকাশ করেন যদিও সেই সময় তারা তা টের পান না বা গুরুত্ব দেন না।
অ্যাকিউট অন ক্রনিক লিম্ব ইশকেমিয়ার মূল দৃষ্টান্ত হলেন এসব রোগী। কখনও ধমনির ফুলে যাওয়া অংশ বা অ্যানিউরিজম থেকে জমাট রক্ত ছুটে গিয়েও পরবর্তী অংশের ধমনি বন্ধ করে অ্যাকিউট লিম্ব ইশকেমিয়ার সৃষ্টি করতে পারে।
সারভাইকাল রিব
হাতের অ্যাকিউট লিম্ব ইশকেমিয়ার ক্ষেত্রে সারভাইকাল রিবের কথা মাথায় না রাখলেই নয়। সারভাইকাল রিব ঘাড়ের নিচের দিকের কশেরুকা থেকে জন্ম নেওয়া একটা বাড়তি হাড় যা কখনও কখনও হাতে রক্ত সরবরাহকারী সাবক্লাভিয়ান ধমনির ওপর চাপ সৃষ্টি করতে থাকে।
এ চাপের ফলে ধমনির ভেতরের দেয়াল ক্ষতিগ্রস্ত হয়। এতে করে অনেক সময় ধমনির আঘাতপ্রাপ্ত অংশ ফুলে যায় (অ্যানিউরিজম) এবং এর ভেতরে রক্ত জমাট বেঁধে যায়। এ জমাট রক্ত ছুটে গিয়ে পরবর্তী অংশের ধমনি বন্ধ করে দিয়ে অ্যাকিউট লিম্ব ইশকেমিয়ার সৃষ্টি করে।
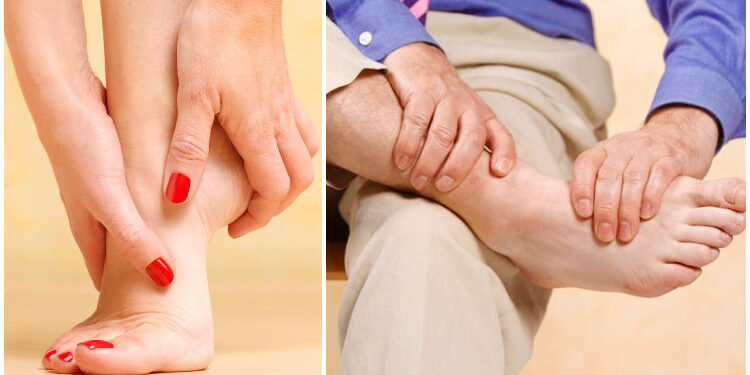
রোগী ঠাণ্ডা হাত, তীব্র ব্যথা ও কালো/নীল আঙুল নিয়ে চিকিৎসকের কাছে আসেন। এসব ক্ষেত্রে রক্তনালির অপারেশনের সঙ্গে সঙ্গে ঘাড়ের বাড়তি হাড় কেটে ফেলাও চিকিৎসার অংশ। সারভাইকাল রিব ছেলেদের চেয়ে মেয়েদের বেশি হয়।
রক্ত
কখনও কখনও রক্তও অ্যাকিউট লিম্ব ইশকেমিয়ার কারণ হয়ে ওঠে। রক্তের উপদানগত সমস্যা বা কোনো কারণে সাময়িকভাবে রক্তের ঘনত্ব বৃদ্ধি পেলে (যেমন পানিশূন্যতা) রক্ত ধমনির ভেতরেই জমাট বেঁধে যায় ও রক্ত চলাচলের পথ বন্ধ করে দেয়।
অ্যাকিউট লিম্ব ইশকেমিয়ার লক্ষণ
* হঠাৎ করে হাত বা পা ঠাণ্ডা হয়ে গিয়ে তীব্র ব্যথা হওয়া
* হাত-পা দ্রুত ফ্যাকাসে ও নীল হয়ে যেতে শুরু করে
* হাত-পায়ে বোধশক্তি কমে যেতে থাকে
* নাড়াচাড়ার ক্ষমতা হ্রাস পেতে থাকে
* আক্রান্ত অংশে নাড়ির স্পন্দন টের পাওয়া যায় না
কী ঘটে
অ্যাকিউট লিম্ব ইশকেমিয়ার বহিঃপ্রকাশও অত্যন্ত নাটকীয়। ক্রনিক লিম্ব ইশকেমিয়াতে একটু একটু করে রক্ত চলাচল কমতে থাকায় শরীর বিকল্প রাস্তা বা কোলেটারাল তৈরি করে নেওয়ার সময় পায়।
অ্যাকিউট লিম্ব ইশকেমিয়াতে বিকল্প পথ তৈরির সময় পাওয়া যায় না বলে আক্রান্ত অংশ হঠাৎ করে প্রায় পুরোপুরি রক্ত তথা অক্সিজেন ও পুষ্টি বঞ্চিত হয়ে পড়ে। দ্রুত রক্ত সরবরাহ ফিরিয়ে আনা না গেলে এর অবশ্যম্ভাবী পরিণতি অঙ্গহানি।
করণীয়
অ্যাকিউট লিম্ব ইশকেমিয়া বুঝতে পারাটাই আসল কাজ। রোগীর লক্ষণ দেখে সমস্যার কথাটা মাথায় এলেই রক্ষে। দেখছি, যাচ্ছি এবং যাব করতে থাকলে বিপদ। রোগীর দায়িত্ব সময় নষ্ট না করে কাছের হাসপাতালে বা চিকিৎসকের কাছে যাওয়া।
চিকিৎসকের দায়িত্ব রোগী নির্ণয় বা আন্দাজ করে দ্রুত রক্তনালি বিশেষজ্ঞের কাছে পাঠানো। এ পাঠানো ব্যাপারটা নিয়ে আমাদের দেশে বিরাট সমস্যা দেখা যায়।
প্রথমত রোগ নির্ণয়ে অনেকে ব্যর্থ হন, আবার রোগ নির্ণয় হলেও পাঠাতে বিলম্ব হয়। পথের দূরত্ব যোগাযোগব্যবস্থার বেহাল দশা এ ক্ষেত্রে অনেকাংশে দায়ী।
সময় কম-কত কম
ধমনি বন্ধ হয়ে যাওয়ার পরও হাত বা পা কতক্ষণ টিকে থাকতে পারে— এ প্রশ্নের উত্তর এক কথায় দেওয়া সম্ভব নয়। ব্যাপারটা অনেক কিছুর ওপর নির্ভর করে।
কোন ধমনি বন্ধ হয়েছে, হাত বা পায়ের রক্ত সরবরাহে তার ভূমিকা কতখানি, বিকল্প কোনো ধমনি আছে কিনা— এসবের ওপর নির্ভর করে সময়ের দৈর্ঘ্য।
তবে এ ক্ষেত্রে ‘গোল্ডেন আওয়ার’ বলে একটা ধারণা প্রচলিত আছে। এই সময়ের ভেতরে ব্যবস্থা নেওয়া গেলে সাধারণত স্থায়ী ক্ষতি এড়ানো সম্ভব হয়। সময়টা ৬ ঘণ্টা।
পায়ের ক্ষেত্রে হাঁটুর পেছনের পপলিটিয়াল ধমনি হঠাৎ বন্ধ হয়ে যাওয়ার পরিণতি সবচেয়ে ভয়াবহ। সময়মতো ব্যবস্থা না নেওয়া গেলে এ ক্ষেত্রে পা নষ্ট হয়ে যাওয়ার আশঙ্কা ৮০ শতাংশেরও বেশি।
চিকিৎসা
বন্ধ ধমনিকে চালু করাই অ্যাকিউট লিম্ব ইশকেমিয়ার সবচেয়ে কার্যকর চিকিৎসা। কয়েকটি পদ্ধতিতে বন্ধ ধমনি চালু করা যায়।
অপারেশন
সাধারণত জমাট রক্ত দিয়ে বন্ধ হয় বলে এম্বোলেকটমি (Embolectomy) নামের এক ধরনের অপারেশনের মাধ্যমে ধমনির ভেতর থেকে জমাট রক্ত বের করে এনে রক্ত সরবরাহ চালু করা যায়। এ কাজে ‘ফগার্টি এম্বোলেকটমি ক্যাথেটার’ নামে সরু এক ধরনের নল ব্যবহার করা হয়।
থ্রম্বোলাইসিস
এ পদ্ধতিতে অপারেশন ছাড়াই স্যালাইনের মাধ্যমে এক বিশেষ ধরনের ওষুধ প্রয়োগ করে ধমনির ভেতরের জমাট রক্ত তরলায়িত করে রক্তপ্রবাহ চালু করা হয়। থ্রম্বোলাইসিসে ব্যবহত ওষুধগুলো আমাদের দেশে এখনও সহজলভ্য নয়, দামও অনেক বেশি।
ক্যাথেটার ডিরেক্টেড থ্রম্বোলাইসিস
এটিও এক ধরনের থ্রম্বোলাইসিস। এখানেও ওপরে বর্ণিত থ্রম্বোলাইসিসে ব্যবহত ওষুধই ব্যবহার করা হয়। পার্থক্য হলো— এ ক্ষেত্রে ব্যবহার্য ওষুধকে স্যালাইনের মাধ্যমে প্রয়োগ না করে ক্যাথেটারের (সরু নল) মাধ্যমে জমাট রক্তপিণ্ডের ভেতরে সরাসরি প্রয়োগ করা হয়।
এতে করে জমাট রক্ত দ্রুত ও অনেক ভালোভাবে তরলায়িত হয়। জমাট রক্ত পরিষ্কার করে রক্তনালি চালু করার এটিই সর্বাধুনিক পদ্ধতি। এ পদ্ধতিতে রোগীকে একাধিকবার ক্যাথল্যাবে নিয়ে এনজিওগ্রামের মাধ্যমে চিকিৎসার ফল দেখতে হয়। ফলে সার্বিক চিকিৎসা ব্যয় অনেক বেড়ে যায়।
থ্রম্বোলাইসিস চিকিৎসার পার্শ্বপ্রতিক্রিয়া হিসেবে শরীর থেকে বড় ধরনের রক্তক্ষরণের আশঙ্কা ৮ শতাংশ। ৪৩ শতাংশ রোগীর ক্ষেত্রে ছোটখাটো রক্তক্ষরণের ঘটনা ঘটতে পারে। মস্তিষ্কে রক্তক্ষরণ হয়ে স্ট্রোক হতে পারে ২ শতাংশ রোগীর ক্ষেত্রে।
অ্যাকিউট লিম্ব ইশকেমিয়ার চিকিৎসায় রোগীকে প্রথমেই হেপারিন নামে এক বিশেষ ধরনের ওষুধ ইনজেকশনের মাধ্যমে প্রয়োগ করা হয়, যার কাজ রক্তকে জমাট বাঁধতে না দেওয়া।
অস্ত্রোপচার বা থ্রম্বোলাইসিস চিকিৎসা সম্ভব না হলে বা শুরু করতে দেরি হলে অনেক সময় শুধু এ ওষুধের মাধ্যমেই চিকিৎসা চালিয়ে যাওয়া হয়। হেপারিন জমাট রক্তকে তরলায়িত করার ওষুধ নয় এবং এ ওষুধ জমাট রক্ত দিয়ে বন্ধ ধমনি চালু করতে পারে না।
অ্যাকিউট লিম্ব ইশকেমিয়ায় রক্তনালির অপারেশনে যাওয়ার আগে আক্রান্ত অংশ জীবিত নাকি মৃত তা পরীক্ষা করে নেওয়া হয়। জীবিত থাকলে বা মৃতপ্রায় অবস্থায় পাওয়া গেলেও রক্ত সরবরাহ চালুর অপারেশন করে অঙ্গ টিকিয়ে রাখার চেষ্টা করা হয়। একেবারে মৃত অঙ্গের ক্ষেত্রে সেটি নিয়ম নয়। সেক্ষেত্রে মৃত অংশ কেটে বাদ দেওয়া উচিত।
ডা. আবুল হাসান মুহম্মদ বাশার ,জাতীয় হৃদরোগ ইনস্টিটিউট ও হাসপাতালের সহযোগী অধ্যাপক






Discussion about this post