অধ্যাপক ডা. সোহরাব হোসেন সৌরভ,
অ্যাডভান্সড সেন্টার অব কিডনি অ্যান্ড ইউরোলজি (আকু)
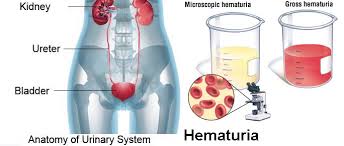
কোনো সুস্থ মানুষের প্রস্রাবের সঙ্গে কোনো ধরনের রক্ত বা রক্তকণিকা যাবে না, এটাই স্বাভাবিক। পরিণত বয়সী সুস্থ নারীদের প্রস্রাবে মাসিক ঋতুচক্রের সময় কিছু রক্তকণিকা যায়, তা-ও স্বাভাবিক। এ ছাড়া শিশু, বৃদ্ধ—যেকোনো নারী ও পুরুষেরই প্রস্রাবের সঙ্গে রক্ত যেতে পারে, যা অনেক ক্ষেত্রে মারাত্মক কোনো রোগের কারণে হতে পারে। চিকিৎসাবিজ্ঞানের ভাষায় একে বলে ‘হেমাচুরিয়া’।
কারণ
প্রস্রাবে রক্ত যাওয়ার পেছনে সুনির্দিষ্ট বা একক কোনো কারণ নেই; বরং অনেক কারণে রক্ত যেতে পারে। তবে পুরো প্রস্রাবজুড়ে রক্ত গেলে ধরে নিতে হবে এর পেছনে জটিল কোনো কারণ রয়েছে। প্রস্রাবের সঙ্গে রক্ত যাওয়ার কিছু কারণ হলো—
খাবার : অসুখবিসুখ ছাড়াও বিটস খেলে, রিফাম্পিসিন ও কিছু ভিটামিন, রঞ্জক প্রভৃতি খেলেও প্রস্রাবের রং লাল হতে পারে। তা ছাড়া খাদ্যে ভেজাল, পচন রোধক ও ফল পাকানোর রাসায়নিকের ব্যবহার, খাবারে রং মেশানো ইত্যাদির কারণেও হেমাচুরিয়া হয়।
বর্জ্য ও কীটনাশক : রঙের কারখানার বর্জ্য, চামড়া ফ্যাক্টরির বর্জ্য, কাপড় প্রিন্টিং ফ্যাক্টরির বর্জ্য, হেয়ার ড্রেসারের বর্জ্য, কীটনাশক ইত্যাদির প্রভাবে ক্যান্সার হয়ে প্রস্রাবে রক্ত যেতে পারে।
মূত্রণালীর সংক্রমণ : মূত্রনালির মধ্য দিয়ে মূত্রাশয়ে ব্যাকটেরিয়া প্রবেশ করে বংশবৃদ্ধি করলে মূত্রণালীর সংক্রমণ হয়। এতে বারবার প্রস্রাবের বেগ আসা, প্রস্রাব করার সময় জ্বালাপোড়া করা বা ব্যথা বোধ হওয়া, প্রস্রাবে দুর্গন্ধ ইত্যাদি হতে পারে।
কিডনির সংক্রমণ : কিডনিতে সংক্রমণ হলে এর উপসর্গ হয় মূত্রাশয়ের সংক্রমণের মতোই। এর সঙ্গে জ্বর এবং কোমরের পেছনে ব্যথার উপসর্গ থাকতে পারে।
মূত্রাশয় বা কিডনিতে পাথর : মূত্রাশয় অথবা কিডনিতে পাথর থাকলে সাধারণত কোনো উপসর্গ বা লক্ষণ প্রকাশ পায় না। ব্যথাজাতীয় কোনো সমস্যা দেখা দেয় তখন, যখন এটি মূত্রপ্রণালির কোথাও অবরোধ (অবস্ট্রাকশন) সৃষ্টি করে বা বের হওয়ার চেষ্টা করে। কিডনিতে এসব পাথরের কারণে যথেষ্ট রক্তক্ষরণ হতে পারে।
প্রস্টেট বৃদ্ধি : পুরুষদের ক্ষেত্রে প্রস্টেট আকারে বড় হওয়ার ফলে (বিশেষত পঞ্চাশোর্ধ্ব ব্যক্তিদের) প্রস্রাবের সঙ্গে রক্তপাতের আশঙ্কা দেখা দেয়। স্বাভাবিকের চেয়ে প্রস্টেটের আকার বড় হলে প্রস্রাব করতে বেশ অসুবিধা হয় এবং বারবার প্রস্রাবের বেগ হয়। এ ছাড়া প্রটেস্টের সংক্রমণের (প্রস্টাইটিস) ফলে প্রস্রাবে রক্ত দেখা দিতে পারে।
ক্যান্সার : কিছু কিছু ক্ষেত্রে কিডনি, মূত্রাশয় বা প্রটেস্টের ক্যান্সারের জন্য প্রস্রাবের সঙ্গে রক্ত দেখা দেয়। এটি সাধারণত ঘটে ক্যান্সার যখন পরিণত অবস্থায় পৌঁছে তখন। তবে অনেক সময় ক্যান্সারের প্রাথমিক অবস্থায় কোনো উপসর্গ দেখা যায় না। ক্যান্সার হলে প্রস্রাবের সঙ্গে রক্ত যেতে পারে।
ওষুধের পার্শ্বপ্রতিক্রিয়া : কোনো কোনো বিশেষ ওষুধের পার্শ্বপ্রতিক্রিয়ার ফলেও প্রস্রাবের সঙ্গে রক্ত দেখা দিতে পারে। হার্টের ওষুধ এসপিরিন, ক্লপিডগ্রেল অথবা কিছু ক্যান্সারবিরোধী ওষুধের কারণেও প্রস্রাবের সঙ্গে রক্ত যেতে পারে।
কিডনিতে আঘাত : কোনো কারণে কিডনি বা বৃক্ক আঘাতপ্রাপ্ত হলে প্রস্রাবের সঙ্গে রক্ত বেরোতে পারে। আবার অত্যধিক পরিশ্রম করলে বা ব্যায়াম করলেও প্রস্রাবে রক্ত যেতে পারে।
প্রস্রাবের থলিতে টিউমার : প্রস্রাবের থলির টিউমারের ৯৯ শতাংশই ক্যান্সার। এ ক্ষেত্রে ট্র্যানজিশনাল সেল ক্যান্সার, স্কুয়ামাস সেল ক্যান্সার ও এডিনোকার্সিনোমা—এই তিন ধরনের ক্যান্সার হতে পারে। তবে ৯০ শতাংশই হয় ট্র্যানজিশনাল সেল ক্যান্সার। এ রোগ মূত্রথলি, মূত্রনালি এবং কিডনির ভেতরেও হতে পারে, যার প্রথম লক্ষণই হলো ব্যথা-বেদনাহীনভাবে পুরো প্রস্রাবে রক্তঝরা। ডাক্তারি ভাষায় একে বলে ‘টোটাল পেইনলেস হেমাচুরিয়া’। এর সঙ্গে রক্তের জমাটবদ্ধ চাকা অথবা কেঁচোর মতো লম্বা জমাটবদ্ধ রক্তও যেতে পারে। যদি কেঁচোর মতো ক্লট যায়, তাহলে তা কিডনির ভেতরে ক্যান্সার হতে পারে।

লক্ষণ
► যদি প্রস্রাবের সঙ্গে রক্ত যেতে থাকে, তবে লক্ষণটি সুস্পষ্ট। কারো কারো ক্ষেত্রে অবশ্য প্রস্রাবের কিছু অংশের সঙ্গে
রক্ত যেতে পারে।
► অনেক সময় পুরো প্রস্রাবে—অর্থাৎ শুরু থেকে শেষ পর্যন্ত রক্ত যায়। একে বলে টোটাল হেমাচুরিয়া। এসব ক্ষেত্রে কোনো ব্যথার উপসর্গ না থাকলে ধরে নিতে হবে তা ক্যান্সার। আর ব্যথার উপসর্গ না থাকাই ভয়ের কারণ।
► অনেক ক্ষেত্রে প্রস্রাবের রং ফ্যাকাসে হলুদ রঙের পরিবর্তে গোলাপি, লাল, বাদামি-লাল বা চায়ের বর্ণের মতো হতে পারে। একে বলে গ্রস হেমাচুরিয়া।
► কখনো কখনো প্রস্রাবের রক্ত খালি চোখে ধরা পড়ে না। লাল রক্ত কোষের উপস্থিতি শুধু ল্যাবে অণুবীক্ষণ যন্ত্রের মাধ্যমে শনাক্ত করা যায়। একে বলে মাইক্রোস্কোপিক হেমাচুরিয়া।
► ব্যথা অনুভূত হতে পারে, আবার না-ও হতে পারে।
পরীক্ষা
চিকিৎসকরা শারীরিক পরীক্ষা ও রোগীর স্বাস্থ্যসংক্রান্ত খবরাখবর জেনে কিছু পরীক্ষার উপদেশ দিয়ে থাকেন। যেমন—
প্রস্রাব ও রক্ত পরীক্ষা : প্রথমেই প্রস্রাবের একটি সাধারণ পরীক্ষা ইউরিন আর/ই করে নিলে কী পরিমাণ রক্ত যাচ্ছে এবং ইনফেকশন আছে কি না তা বোঝা যাবে। ইনফেকশন থাকলে প্রস্রাবের কালচার করতে হবে।
ফ্লেক্সিবল সিস্টোস্কোপ : মূত্রথলির ক্যান্সার শনাক্ত করার জন্য ফ্লেক্সিবল সিস্টোস্কোপ একটি অসাধারণ পরীক্ষা। রোগীকে অজ্ঞান না করে মাত্র পাঁচ মিনিটের এই পরীক্ষার মাধ্যমে সহজেই ক্যান্সার শনাক্ত করা যায়। এই পরীক্ষার মাধ্যমে জানা যায়, মূত্রথলির কোথাও কোনো টিউমার রয়েছে কি না। এটি একটি লেন্স সজ্জিত ফাঁকা টিউব, যা মূত্রনালিতে প্রবেশ করানো হয়, যা ধীরে ধীরে মূত্রাশয়ের দিকে যায়। চিকিৎসক একটি ক্ষুদ্র ক্যামেরা মূত্রনালি দিয়ে ঢুকিয়ে মূত্রাশয় ও মূত্রনালির ভেতরটা ভালো করে পরীক্ষা করেন, কোনো অস্বাভাবিকত্ব আছে কি না দেখতে। রোগী ও চিকিৎসক উভয়েই সমস্যাটিতে রঙিন ছবিতে দেখতে পায়।
মূত্রপ্রণালির বিভিন্ন অংশের প্রতিবিম্ব বা ইমেজ দেখা : প্লেইন ও কনট্রাস্ট এক্স-রে, ইনট্রাভেনাস পাইলোগ্রাম (আইভিপি), আলট্রা সাউন্ড, কম্পিউটার টোমোগ্রাফি (সিটি স্ক্যান), এমআরআই ইত্যাদির সাহায্যে রোগ নির্ণয় করা যায়। এসব পরীক্ষায় ধরা পড়ে ক্যান্সার, পাথর ও তার অকুস্থল। অর্থাৎ কোথায় রোগটি হয়েছে তা দেখা যায় এসব পরীক্ষার মাধ্যমে।
বায়োপসি : টিউমার থেকে মাংসের টুকরা নিয়ে ল্যাবরেটরিতে পরীক্ষা করে চিকিৎসকরা ক্যান্সারের ধরন, পর্যায় ও বিস্তৃতি সম্পর্কে জেনে চিকিৎসাপদ্ধতি নির্ধারণ করেন।
চিকিৎসা
বেশির ভাগ ক্ষেত্রেই প্রস্রাবের সঙ্গে রক্ত যাওয়া ভয়াবহ কিছু নয়। অনেকে গ্রাম্য ডাক্তারের মাধ্যমে, এমনকি রোগী নিজেই কিছুদিন অ্যান্টিবায়োটিক ও রক্ত বন্ধের ওষুধ সেবন করেন। মজার ব্যাপার হলো, মূত্রথলির ক্যান্সার বা ট্র্যানজিশনাল সেল ক্যান্সার রোগটির ধরন এমন যে এর থেকে রক্তঝরা আপনা-আপনিই বন্ধ হয়ে যায়। রোগীরা ভাবেন, রোগ ভালো হয়ে গেছে। অথচ দেহের ভেতরে ক্যান্সার ছড়িয়ে দিন দিন তা চিকিৎসার বাইরে চলে যায়, যার পরিণতি হয় মৃত্যু। অথচ শুরুতেই রোগী একজন ইউরোলজিস্টের কাছে গেলে অজ্ঞান না করে শুধু অবশ করে নিয়ে প্রস্রাবের রাস্তায় লেজার প্রবেশ করিয়ে টিউমারটি বের করা যায় মাত্র ৩০ মিনিটে। রোগী পরের দিনই বাড়ি ফিরে যেতে পারেন। এসব ক্ষেত্রে চিকিৎসাগুলো হলো—
অ্যান্টিবায়োটিক : মূত্রপ্রণালির সংক্রমণ হলে চিকিৎসকরা সাধারণত অ্যান্টিবায়োটিক সেবন করার পরামর্শ দিয়ে থাকেন। তবে কালচার ছাড়া কখনো অনুমাননির্ভর এবং অপর্যাপ্ত অ্যান্টিবায়োটিক খাবেন না। এতে ড্রাগ রেজিস্ট্যান্ট জীবাণু বংশবিস্তার করে, যা ভবিষ্যৎ প্রজন্মের জন্য মারাত্মক দুর্ভাবনার বিষয়।
কিডনি অপসারণ : কিডনিতে ক্যান্সার হলে একমাত্র চিকিৎসা হলো টিউমারসহ কিডনি ফেলে দেওয়া। তবে যদি রোগী প্রথম দিকেই চলে আসে এবং টিউমার আকারে ছোট থাকে, তাহলে পুরো কিডনি না ফেলে টিউমারসহ আংশিক কিডনি ফেলে দিতে হয়। এখন পেট না কেটেই সূক্ষ্ম ছিদ্রপথে লেপারোস্কপিক যন্ত্রের মাধ্যমে এই অপারেশন করা যায়।
কিডনির পাথর অপসারণ : কিডনির পাথুরি রোগের চিকিৎসা এখন বেশ সহজ। তবে চিকিৎসাপদ্ধতি নির্ভর করে পাথরের সাইজ আর লোকেশনের ওপর। ছোট পাথর স্টোন ক্রাশ করে গুঁড়া করে প্রস্রাবের সঙ্গে বের করে দেওয়া হয়। বড় পাথরের ক্ষেত্রে রোগীর পিঠের নিচের দিকে একটি সূক্ষ্ম ছিদ্র করে নেফ্রোস্কোপ যন্ত্রের মাধ্যমে লেজার দিয়ে ভেঙে টুকরো টুকরো করে বের করে আনা হয়, যাকে বলে পিসিএনএল। কিডনির নলে হলে প্রস্রাবের রাস্তা দিয়ে ইউরেটারোস্কোপ যন্ত্র দিয়ে লেজারের সাহায্যে ভেঙে টুকরো টুকরো করে পাথর বের করে আনা হয়।
প্রস্টেটের চিকিৎসা করা : প্রস্টেটের বৃদ্ধিজনিত কারণে রক্ত গেলে প্রস্রাবের রাস্তা দিয়ে লেজারের সাহায্যে সহজেই অপারেশন করা হয়। অনেক সময় ওষুধ ব্যবহার করে প্রস্টেটকে সংকুচিত করা যায়। ওষুধে কাজ না হলে লেজার বা অন্য সার্জারি পদ্ধতি ব্যবহার করতে হয়।
জটিলতা
সময়মতো চিকিৎসা না নিলে মূত্রণালী ও কিডনির ক্যান্সার ছড়িয়ে যায়। তখন অনেক ক্ষেত্রে প্রস্রাবের থলি ফেলে দিয়ে পেটের নাড়ি দিয়ে কৃত্রিম থলি বানিয়ে দিতে হয়। এতে রোগীর দৈনন্দিন জীবন বিপর্যস্ত হয়ে পড়ে। আরো মারাত্মক তথ্য হলো, এই রোগটি চিকিৎসার পরে আবারও নতুন করে জন্ম নিতে পারে। বিজ্ঞানের ভাষায় —a notoriously recurrent tumor. তাই চিকিৎসার পর তিন মাস পর পর পাঁচ বছর পর্যন্ত ফ্লেক্সিবল সিস্টোস্কোপ দিয়ে পরীক্ষা করে দেখতে হবে। বিভ্রান্ত হয়ে অনেক রোগী মারাত্মক পরিণতির দিকে যায়।
প্রতিরোধে করণীয়
► ধূমপানের বাজে অভ্যাস বাদ দিন।
► কলকারখানার বর্জ্য পরিশোধন করে তারপর নিষ্কাশনের ব্যবস্থা করুন।
► চামড়া ও রঙের ফ্যাক্টরির শ্রমিকদের নিয়মিত হেলথ চেক আপ করিয়ে নিন।
► যাঁরা কীটনাশক নিয়ে কাজ করেন তাঁরা সতর্ক হোন।
► ভেজালমুক্ত খাবার খান। শাকসবজি, ফল ইত্যাদি বেশি খান।
► প্রচুর নিরাপদ পানি পান করুন।
► প্রস্রাবে ইনফেকশন বা অন্য কোনো সমস্যা হলে চিকিৎসা করান।






Discussion about this post